මූලික ජීවිතාරක්ෂක ක්රමවේදය - Basic Life Support
ආයුබෝවන් ! හැමෝම දෙයියනේ කියල සැපෙන් සනීපෙන් ඉන්නවා ඇති කියල හිතනවා. ටිකක් රාජකාරි බහුල වුණ නිසා දවස් දෙකකින් ලිපියක් පළ කරන්න බැරි වුණා. කොහොම වුණත් ඔන්න අද ආවා අළුත් ලිපියක් අරගෙන. අපි ඉතාමත් සතුටුයි ඔබට දැනුම් දෙන්න, මේ බ්ලොග් අඩවිය ආරම්භ කරලා සතියක් වගේ කාලයක් ඇතුළත අපේ බ්ලොග් එකට 400 කට වැඩි පිරිසක් ඇවිත් තියෙනවා. ඒ වගේම අපි විශ්වාස කරනවා, බ්ලොග් එකට ඇවිත් නිකන්ම යන්නෙ නැතිව මේකෙ පළවෙන ලිපි එහෙමත් කියවන්ට ඇති කියල. ඉතින් ඔයාල මේ ලිපි කියෙව්වනම්, ඒ ගැන ඔබේ අදහස් අපිට කියන්න. ඒක අපිට ලොකු ශක්තියක් වගේම සතුටක්.
හොඳයි.. අද අපේ කතා බහ වෙන් වන්නේ, "මූලික ජීවිතාරක්ෂක ක්රමවේදය" කියන මාතෘකාව සම්බන්ධව. කලින් ලිපියෙදි අපි කතා කළානෙ මූලික විනිශ්චය කියන්නෙ මොකක්ද කියලා. නිශ්චලව වැටී සිටින රෝගියෙකුගේ මූලික ජෛව සාධක ක්රියාත්මකදැයි බැලීම තමයි මූලික විනිශ්චය කියල කියන්නෙ. අපි කිව්වනෙ ප්රථමාධාරයේදී ගැටයක් ගහන්නෙත් පිළිගත් න්යායයන් සහ ක්රමවේදයන්ට අනුව කියලා? මූලික විනිශ්චය සිදු කරන අන්න ඒ පිළිගත් ක්රමවේදය අපි DRABC කියල හඳුන්වනවා. මේ ඉංග්රීසි අකුරු පහෙන් දැක්වෙන්නෙ, මූලික විනිශ්චයේදි එහෙමත් නැත්තන් නිශ්චලව වැටී සිටින රෝගියෙක් හමු වූ විට ප්රථමාධාරකරුවෙක් ක්රියා කළ යුතු ආකාරය. අපි බලමු එකින් එක, මොකක්ද මේ DRABC කියන්නෙ කියලා.
හොඳයි.. අද අපේ කතා බහ වෙන් වන්නේ, "මූලික ජීවිතාරක්ෂක ක්රමවේදය" කියන මාතෘකාව සම්බන්ධව. කලින් ලිපියෙදි අපි කතා කළානෙ මූලික විනිශ්චය කියන්නෙ මොකක්ද කියලා. නිශ්චලව වැටී සිටින රෝගියෙකුගේ මූලික ජෛව සාධක ක්රියාත්මකදැයි බැලීම තමයි මූලික විනිශ්චය කියල කියන්නෙ. අපි කිව්වනෙ ප්රථමාධාරයේදී ගැටයක් ගහන්නෙත් පිළිගත් න්යායයන් සහ ක්රමවේදයන්ට අනුව කියලා? මූලික විනිශ්චය සිදු කරන අන්න ඒ පිළිගත් ක්රමවේදය අපි DRABC කියල හඳුන්වනවා. මේ ඉංග්රීසි අකුරු පහෙන් දැක්වෙන්නෙ, මූලික විනිශ්චයේදි එහෙමත් නැත්තන් නිශ්චලව වැටී සිටින රෝගියෙක් හමු වූ විට ප්රථමාධාරකරුවෙක් ක්රියා කළ යුතු ආකාරය. අපි බලමු එකින් එක, මොකක්ද මේ DRABC කියන්නෙ කියලා.
D - Danger - අනතුර හඳුනා ගන්න / ආරක්ෂිතව ළඟා වන්න
මතකද ? ප්රථමාධාරකරුවෙකුගේ වගකීම් ලිපියෙදි අපි කතා කළා ආරක්ෂාව කියල එකක් ගැන. මෙතනදිත් මූලිකව අදහස් වෙන්නෙ ඒකම තමයි. රෝගියා අසලට යාමෙන් තමන්ට අනතුරක් තියෙනවද කියල පරික්ෂා කරන්න. ඊළඟට අවට සිටින අයට යම් අනතුරක් තිබේද කියල බලන්න. තෙවනුව රෝගියාට තව දුරටත් අනතුරක් විය හැකි යමක් තිබේදැයි පරික්ෂා කරන්න. රෝගියාට තව දුරටත් අනතුරක් තියෙනවා නම්, ඒක ඉවත් කරන්න ඕනෙ. හැබැයි රෝගියාගේ අනතුර ඉවත් කරනවා කියල තමුන් අනතුරේ වැටිය යුතු නැහැ. එහෙම වුණොත් අර කලින් තමන්ට අනතුරක් තියෙනවද කියල මහ ලොකුවට පරික්ෂා කරපු එකෙන් වැඩක් නෑ නේද? ඒක හොඳට මතක තියාගන්න. රෝගියාට තිබෙන අනතුර ඉවත් කිරීම ප්රධාන ආකාර දෙකකින් කරන්න පුළුවන්.
1. රෝගියා අනතුරෙන් ඉවත් කිරීම
2. අනතුර රෝගියාගෙන් ඉවත් කිරීම
උදාහරණයක් විදිහට අපි හිතමු මනුස්සයෙක්ව වැවේ ගිලෙන්න යනවා කියල. අනතුර රෝගියාගෙන් ඉවත් කරන්න පුළුවන් ද? එහෙනම් ඉතින් වැව හින්දන්න තමයි වෙන්නෙ. අල්ලා ගත හැකි පාවෙන යමක් රෝගියා දිහාට විසික් කරල හෝ කඹයක් විසික් කරලා හෝ අපිට පුළුවන් අනතුරට පත් වෙලා ඉන්න කෙනාව බේරගන්න. පීනන්න දන්නෙත් නැත්තන්, මුදවා ගැනීම් ක්රම ගැන අවබෝධයකුත් නැත්තන් වැවට පැනල වීරයා වෙන්න හදන්න නම් එපා ඔන්න. අන්තිමට වීරයා මැරිලා කියල තමයි කියන්න වෙන්නෙ. තමුන්ගෙ ආරක්ෂාවටයි පළමු තැන. මෙතනදි අපි කළේ රෝගියාව අනතුරෙන් ඉවත් කරන එක. ඊළඟට අපි හිතමු විදුලි සැර වදින අවස්ථාවක්. මේ වගේ වෙලාවකදි රෝගියා අනතුරෙන් ඉවත් කරන්න ගියොත් අපිටත් විදුලි සැර වදින්න තියෙන අවස්ථාව හුඟක් වැඩියි. ඒ නිසා කරන්න පුළුවන් හොඳම දේ තමයි විදුලි සැපයුම විසන්ධි කරන එක. එතනදි වෙන්නෙ, අනතුර රෝගියාගෙන් ඉවත් කිරීමක්. පැහැදිලියි නේද?
2. අනතුර රෝගියාගෙන් ඉවත් කිරීම
උදාහරණයක් විදිහට අපි හිතමු මනුස්සයෙක්ව වැවේ ගිලෙන්න යනවා කියල. අනතුර රෝගියාගෙන් ඉවත් කරන්න පුළුවන් ද? එහෙනම් ඉතින් වැව හින්දන්න තමයි වෙන්නෙ. අල්ලා ගත හැකි පාවෙන යමක් රෝගියා දිහාට විසික් කරල හෝ කඹයක් විසික් කරලා හෝ අපිට පුළුවන් අනතුරට පත් වෙලා ඉන්න කෙනාව බේරගන්න. පීනන්න දන්නෙත් නැත්තන්, මුදවා ගැනීම් ක්රම ගැන අවබෝධයකුත් නැත්තන් වැවට පැනල වීරයා වෙන්න හදන්න නම් එපා ඔන්න. අන්තිමට වීරයා මැරිලා කියල තමයි කියන්න වෙන්නෙ. තමුන්ගෙ ආරක්ෂාවටයි පළමු තැන. මෙතනදි අපි කළේ රෝගියාව අනතුරෙන් ඉවත් කරන එක. ඊළඟට අපි හිතමු විදුලි සැර වදින අවස්ථාවක්. මේ වගේ වෙලාවකදි රෝගියා අනතුරෙන් ඉවත් කරන්න ගියොත් අපිටත් විදුලි සැර වදින්න තියෙන අවස්ථාව හුඟක් වැඩියි. ඒ නිසා කරන්න පුළුවන් හොඳම දේ තමයි විදුලි සැපයුම විසන්ධි කරන එක. එතනදි වෙන්නෙ, අනතුර රෝගියාගෙන් ඉවත් කිරීමක්. පැහැදිලියි නේද?
රෝගියාට ළඟා වීමෙන් තමන්ට අනතුරක් නෑ කියල තහවුරු කරගත්තට පස්සෙ අපිට පුළුවන් රෝගියා ළඟට යන්න.
R - Response - ප්රතිචාර පරික්ෂා කරන්න
රෝගියා ළඟට ගියාට පස්සෙ අපි එයාට කතා කරල බලනවා. "ඔයාට මාව ඇහෙනවද? ඇස් අරින්න.. මං දිහා බලන්න" දෙතුන් වරක් කතා කළාට පස්සෙත් රෝගියාගෙන් ප්රතිචාරයක් නැත්තන් අපි එයාගෙ උරහිස ළඟින් දණ ගහගෙන උරහිස් දෙකට අපේ අත් දෙක තියලා, එයාගෙ උරහිස සොලවමින් ආපහු කතා කරනවා. මෙතනදි අවධාරණය කළ යුතු කරුණු කිහිපයක් තියෙනවා. රෝගියා අසලින් දණ ගහගනිද්දි අපි හැකි සෑමවිටම රෝගියාගේ දකුණු පැත්තෙන් තමයි ඉන්න ඕනෙ. (ඒකට හේතුව මම පසුව කියන්නම් ) දෙවැනි කරුණ තමයි අපි රෝගියාට කතා කරනකොට එයාගෙන් අහන්න ඕනෙ එයාට පිළිතුරු දෙන්න පුළුවන් සරල ප්රශ්න. ඔයාට මොකද වුණේ, කාත් එක්කද ආවෙ වගේ ප්රශ්න අපි අනුමත කරන්නෙ නෑ.
බලන්න මේ ප්රශ්න දිහා. "හලෝ... ඔයාට මාව ඇහෙනවද? ඇස් අරින්න බලන්න" කොච්චර අමාරු වුණත්, ලෙඩාට අපි කියන දේ ඇහෙනවනම් එයා යන්තමින් හරි ඇස් ඇරල බලයි. එයාට එච්චර අමාරුවක් නැත්තන් එයා බොහොම සතුටුදායක පිළිතුරක් දෙයි. ඒ වගේම, උරහිසෙන් අල්ලා සොලවමින් කතා කරනවා කිව්වම අපි අර කුල්ලෙන් හාල් පොලනවා වගේ උරහිසෙන් අල්ලල හොල්ලන්නෙ නෑ. මෙයා ලෙඩෙක්..අපිට බැලු බැල්මට නොපෙනෙන තවත් ආබාධ තියෙන්න පුළුවන්. ඒ නිසා හරි පරිස්සමින් අපි කටයුතු කරන්න ඕන. මෙතනදි අපි කරන්නෙ රෝගියාගෙ උරහිස උඩින් අත් දෙක තියාගෙන අතේ ඇඟිලි වලින් උරපතු ටිකක් තද කරන එක. අපි මේ දෙන්නෙ සියුම් වේදනාවක්. ඒ වේදනාවට එයා ප්රතික්රියාවක් දැක්වුවොත් වැඩේ හරි. බලන්නකෝ මේ පින්තූරෙ දිහා. එතකොට පැහැදිලි වෙයි.
රෝගියා ළදරුවෙක් නම්, අපි එයාගෙ උරහිසෙන් අල්ලලා හොල්ලන්නෙ නෑ. අපි කරන්නෙ එයාගෙ යටි
පතුල් පිරිමදින එක. එතකොට ළදරුවාට සිහිය තියෙනවා නම්, එයා කකුල හොලවයි, අඬයි.. මොකක් හරි ප්රතිචාරයක් අපිට දකින්න ලැබෙයි. බලන්නකෝ මේ රූපය, ළදරුවෙකුගේ ප්රතිචාර පරික්ෂා කරන ආකාරය.
ඇත්තටම අපි මෙතනදි කරන්නෙ බාහිර පරිසරයෙන් ලැබෙන උත්තේජ වලට මේ රෝගියා ප්රතිචාර දක්වනවද කියල බලන එක. අපේ කටහඬ කියන්නෙ උත්තේජයක්. කවුරු හරි ශබ්ද නගල කතා කළොත් අපි හැරිල බලනව නේද? වේදනාව කියන්නෙ උත්තේජයක්. කවුරු හරි බස් එකේදි කකුල පෑගුවොත් අපි අපි රවල බලනවා. නේද? ඒ කියන්නෙ අපි ස්වයංක්රීයව හෝ හිතා මතා උත්තේජ වලට ප්රතිචාර දක්වනවා. මෙතනදි, අපි රෝගියා ප්රතිචාර දක්වනවද කියල බැලුවෙ මෙන්න මෙහෙම. මේකට අපි කියනවා AVPU ක්රමවේදය කියලා.
A - Alert - අපි ඔය සාමාන්ය කතා බහේදිත් කියන්නෙ alert එකේ ඉන්න කියලා? ඒකම තමයි මෙතනත්. බාහිර පරිසරයේ වෙන දේවල් ගැන මෙයා දැනුවත් ද? අපි ඈත ඉඳන් කතා කළාට මෙයාගෙ ප්රතිචාරයක් තිබුණෙ නෑ නේද? එහෙනම් මෙයා alert නෑ..
V - Voice - කටහඬට ප්රතිචාර දක්වනවද කියලයි මේ බලන්නෙ. සමහර විට ඈත ඉඳන් කතා කරද්දි බැලුවෙ නැත්තෙ මෙයාට ඇහුණෙ නැතුව වෙන්නත් පුළුවන්නෙ. බලමු ළඟට ගිහින් කතා කරල.... ම්හු... ඒත් නෑ..
P - Pain - අපි අර රෝගියාගෙ උරහිස සොලවලා බැලුවෙ මේක තමයි. මේ වැටිල ඉන්න කෙනා වේදනාවට ප්රතිචාර දක්වනවද කියලා. ඒත් නෑ නේද?
U - Unresponsiveness - ඔය A,V, P කියන අකුරු තුනේ තියෙන දේවල් කරලා ඉවර වෙද්දිත් රෝගියාගෙන් පිළිතුරක් නෑ කියන්නෙ මේ ඉන්නෙ බාහිර පරිසරයට ප්රතිචාර නොදක්වන රෝගියෙක් කියල අපිට තීරණය කරන්න වෙනවා. මෙයා බාහිර පරිසරයත් එක්ක තියෙන සම්බන්ධතාව සම්පූර්ණයෙන්ම නැවතිලා. වෙනත් වචන වලින් කිව්වොත් මෙයාට සිහිය නෑ.. ඉතාම සරල සිංහලෙන් කිව්වොත් මේ රෝගියා සිහි විසඥ වෙලා. විසඥතාව කියල කියන්නෙ ප්රථමාධාරයේ වහාම ක්රියාත්මක විය යුතු අවස්ථා කිහිපයෙන් එකක්. ඒ නිසා රෝගියාට සිහිය නෑ කියල ඔබ තීරණය කරපු ගමන් ම, උදව් ඉල්ලල වටේ පිටේ ඉන්න අයට කතා කරන්න අමතක කරන්න එපා. මොකද ඒ අයගේ සහාය අපිට ඉදිරියට බොහෝම වැදගත් වෙනවා.
බැරි වෙලාවත් රෝගියා ප්රතිචාර දැක්වුවොත්? එහෙම වුණොත් අපිට පුළුවන් රෝග විනිශ්චය සිදු කරලා, අවශ්ය ප්රථමාධාර ලබා දෙන්න. ඒක කරන්නෙ කොහොමද කියල අපි ද්විතියික විනිශ්චය පාඩමේදි කතා කරමු. අපිට මේ හමුවෙලා තියෙන්නෙ ප්රතිචාර නොදක්වන රෝගියෙක් කියල හිතාගෙන, මේ පාඩමේ ඉතුරු කොටස් ටික අපි කතා කරගෙන යමු.
හොඳයි.. රෝගියා ප්රතිචාර දක්වන්නෙ නෑ.. ඒ කියන්නෙ සිහිය නෑ. එහෙනම් අපිට සිද්ධ වෙනවා මූලික විනිශ්චයේ ඊළඟ පියවරට යන්න.
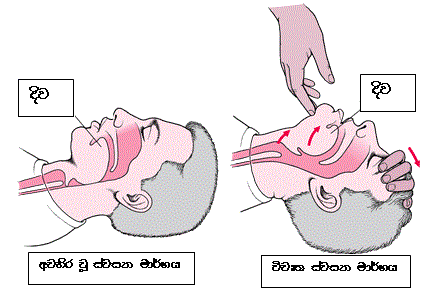
යම් පුද්ගලයෙක් අසිහි තත්ත්වයෙන් වැටිල ඉන්නකොට, එයාගෙ දිව ආපස්සට වැටිලා එයාගෙ ස්වසන මාර්ගය අවහිර වෙන්න පුළුවන්. බලන්නකො උඩ තියෙන රූප සටහන දිහා. එතකොට පැහැදිලි වෙයි කොහොමද මේක වෙන්නෙ කියලා. ඔයාල හැමෝම කවදාහරි හෝස් එකකින් වතුර දාල ඇතිනේ? ඔයා වතුර දාමින් ඉන්නකොට කවුරුහරි හෝස් එකේ කොතනහරි තැනක් පෑගුවොත් එහෙම, වතුර එන එක නතර වෙනවා නේද? අන්න ඒ වගේම මේ දිව ආපස්සට වැටුණම ඒකෙන් අපේ ස්වසන මාර්ගය අවහිර වෙලා වායු හුවමාරුවට බාධා ඇති වෙනවා. ඉතින් අපිට අසිහි තත්ත්වයෙන් ඉන්න රෝගියෙක් හමු වුණාම පළමුවෙන්ම කළ යුතු දේ තමයි එයාගෙ ස්වසන මාර්ගය විවෘතව තබා ගැනීම.
අපේ වම් අත රෝගියාගේ නළල මත තියලා, දකුණු අතේ ඇඟිලි දෙකක් රෝගියාගේ නිකට මත තබා එසවීමෙන් අපිට රෝගියාගේ ස්වසන මාර්ගය විවෘත කරන්න පුළුවන්. රූප සටහන බලන්නකෝ ආයෙමත්, එතකොට පැහැදිලි වේවි. ඔබට මේ ක්රියාවලිය වඩාත් පැහැදිලි වීම සඳහා Youtube එකෙන් හොයාගත්තු විඩීයෝ එකකුත් මම පහළින් දාලා තියෙනවා.
රෝගියා ළදරුවෙක් නම්, අපි එයාගෙ උරහිසෙන් අල්ලලා හොල්ලන්නෙ නෑ. අපි කරන්නෙ එයාගෙ යටි
පතුල් පිරිමදින එක. එතකොට ළදරුවාට සිහිය තියෙනවා නම්, එයා කකුල හොලවයි, අඬයි.. මොකක් හරි ප්රතිචාරයක් අපිට දකින්න ලැබෙයි. බලන්නකෝ මේ රූපය, ළදරුවෙකුගේ ප්රතිචාර පරික්ෂා කරන ආකාරය.
ඇත්තටම අපි මෙතනදි කරන්නෙ බාහිර පරිසරයෙන් ලැබෙන උත්තේජ වලට මේ රෝගියා ප්රතිචාර දක්වනවද කියල බලන එක. අපේ කටහඬ කියන්නෙ උත්තේජයක්. කවුරු හරි ශබ්ද නගල කතා කළොත් අපි හැරිල බලනව නේද? වේදනාව කියන්නෙ උත්තේජයක්. කවුරු හරි බස් එකේදි කකුල පෑගුවොත් අපි අපි රවල බලනවා. නේද? ඒ කියන්නෙ අපි ස්වයංක්රීයව හෝ හිතා මතා උත්තේජ වලට ප්රතිචාර දක්වනවා. මෙතනදි, අපි රෝගියා ප්රතිචාර දක්වනවද කියල බැලුවෙ මෙන්න මෙහෙම. මේකට අපි කියනවා AVPU ක්රමවේදය කියලා.
A - Alert - අපි ඔය සාමාන්ය කතා බහේදිත් කියන්නෙ alert එකේ ඉන්න කියලා? ඒකම තමයි මෙතනත්. බාහිර පරිසරයේ වෙන දේවල් ගැන මෙයා දැනුවත් ද? අපි ඈත ඉඳන් කතා කළාට මෙයාගෙ ප්රතිචාරයක් තිබුණෙ නෑ නේද? එහෙනම් මෙයා alert නෑ..
V - Voice - කටහඬට ප්රතිචාර දක්වනවද කියලයි මේ බලන්නෙ. සමහර විට ඈත ඉඳන් කතා කරද්දි බැලුවෙ නැත්තෙ මෙයාට ඇහුණෙ නැතුව වෙන්නත් පුළුවන්නෙ. බලමු ළඟට ගිහින් කතා කරල.... ම්හු... ඒත් නෑ..
P - Pain - අපි අර රෝගියාගෙ උරහිස සොලවලා බැලුවෙ මේක තමයි. මේ වැටිල ඉන්න කෙනා වේදනාවට ප්රතිචාර දක්වනවද කියලා. ඒත් නෑ නේද?
U - Unresponsiveness - ඔය A,V, P කියන අකුරු තුනේ තියෙන දේවල් කරලා ඉවර වෙද්දිත් රෝගියාගෙන් පිළිතුරක් නෑ කියන්නෙ මේ ඉන්නෙ බාහිර පරිසරයට ප්රතිචාර නොදක්වන රෝගියෙක් කියල අපිට තීරණය කරන්න වෙනවා. මෙයා බාහිර පරිසරයත් එක්ක තියෙන සම්බන්ධතාව සම්පූර්ණයෙන්ම නැවතිලා. වෙනත් වචන වලින් කිව්වොත් මෙයාට සිහිය නෑ.. ඉතාම සරල සිංහලෙන් කිව්වොත් මේ රෝගියා සිහි විසඥ වෙලා. විසඥතාව කියල කියන්නෙ ප්රථමාධාරයේ වහාම ක්රියාත්මක විය යුතු අවස්ථා කිහිපයෙන් එකක්. ඒ නිසා රෝගියාට සිහිය නෑ කියල ඔබ තීරණය කරපු ගමන් ම, උදව් ඉල්ලල වටේ පිටේ ඉන්න අයට කතා කරන්න අමතක කරන්න එපා. මොකද ඒ අයගේ සහාය අපිට ඉදිරියට බොහෝම වැදගත් වෙනවා.
බැරි වෙලාවත් රෝගියා ප්රතිචාර දැක්වුවොත්? එහෙම වුණොත් අපිට පුළුවන් රෝග විනිශ්චය සිදු කරලා, අවශ්ය ප්රථමාධාර ලබා දෙන්න. ඒක කරන්නෙ කොහොමද කියල අපි ද්විතියික විනිශ්චය පාඩමේදි කතා කරමු. අපිට මේ හමුවෙලා තියෙන්නෙ ප්රතිචාර නොදක්වන රෝගියෙක් කියල හිතාගෙන, මේ පාඩමේ ඉතුරු කොටස් ටික අපි කතා කරගෙන යමු.
හොඳයි.. රෝගියා ප්රතිචාර දක්වන්නෙ නෑ.. ඒ කියන්නෙ සිහිය නෑ. එහෙනම් අපිට සිද්ධ වෙනවා මූලික විනිශ්චයේ ඊළඟ පියවරට යන්න.
A - Open Airway - ස්වසන මාර්ගය විවෘත කරන්න
යම් පුද්ගලයෙක් අසිහි තත්ත්වයෙන් වැටිල ඉන්නකොට, එයාගෙ දිව ආපස්සට වැටිලා එයාගෙ ස්වසන මාර්ගය අවහිර වෙන්න පුළුවන්. බලන්නකො උඩ තියෙන රූප සටහන දිහා. එතකොට පැහැදිලි වෙයි කොහොමද මේක වෙන්නෙ කියලා. ඔයාල හැමෝම කවදාහරි හෝස් එකකින් වතුර දාල ඇතිනේ? ඔයා වතුර දාමින් ඉන්නකොට කවුරුහරි හෝස් එකේ කොතනහරි තැනක් පෑගුවොත් එහෙම, වතුර එන එක නතර වෙනවා නේද? අන්න ඒ වගේම මේ දිව ආපස්සට වැටුණම ඒකෙන් අපේ ස්වසන මාර්ගය අවහිර වෙලා වායු හුවමාරුවට බාධා ඇති වෙනවා. ඉතින් අපිට අසිහි තත්ත්වයෙන් ඉන්න රෝගියෙක් හමු වුණාම පළමුවෙන්ම කළ යුතු දේ තමයි එයාගෙ ස්වසන මාර්ගය විවෘතව තබා ගැනීම.
අපේ වම් අත රෝගියාගේ නළල මත තියලා, දකුණු අතේ ඇඟිලි දෙකක් රෝගියාගේ නිකට මත තබා එසවීමෙන් අපිට රෝගියාගේ ස්වසන මාර්ගය විවෘත කරන්න පුළුවන්. රූප සටහන බලන්නකෝ ආයෙමත්, එතකොට පැහැදිලි වේවි. ඔබට මේ ක්රියාවලිය වඩාත් පැහැදිලි වීම සඳහා Youtube එකෙන් හොයාගත්තු විඩීයෝ එකකුත් මම පහළින් දාලා තියෙනවා.
පැහැදිලියි නේද? ස්වසන මාර්ගය විවෘත කළාට පස්සෙ අපි යනවා ඊළඟ පියවරට.
B - Check Breathing - ස්වසනය පරික්ෂා කරන්න
දැන් අපි රෝගියාගේ ස්වසන මාර්ගයත් විවෘත කරල තියෙන නිසා අපිට පුළුවන් රෝගියා හුස්ම ගන්නවද කියල පරික්ෂා කරල බලන්න. ස්වසන මාර්ගය විවෘත කරගෙන ඉන්න ගමන්ම රෝගියා වෙත පහත් වෙලා අපේ කණ රෝගියාගේ නාසය වෙත ළං කරලා, රෝගියාගේ පපුව දිහා තත්පර 10ක කාලයක් බලාගෙන ඉඳල අපිට පුළුවන් රෝගියා හුස්ම ගන්නවද නැද්ද කියල තීරණය කරන්න.
මේ ස්වසනය පරික්ෂා කරන ක්රමයට අපි LLF කියලත් කියනවා.
L - Look
L - Listen
F - Feel
රෝගියා හුස්ම ගන්නවා නම්, රෝගියාගෙ පපුව දිහා බලාගෙන ඉද්දි අපිට පපුව ඉහළ පහළ යනවා අපේ ඇස් දෙකට පේනවා (Look). ඒ වගේම අපේ කණ රෝගියාගේ නාසයට ළං කරගෙන ඉන්න නිසා රෝගියා හුස්ම ගන්න ශබ්දය අපිට ඇහෙනවා (Listen). ඒත් එක්කම අපේ කම්මුලට රෝගියාගෙ ප්රශ්වාස වාතයේ උණුසුම දැනෙනවා (Feel). සාමාන්යයෙන් නිරෝගී වැඩිහිටියෙක් මිනිත්තුවකට 12 - 20 අතර වාර ගණනක් හුස්ම ගන්නවා. ළමයින් සහ ළදරුවන් ඊට වඩා වැඩි වාර ගණනක් හුස්ම ගන්නවා. එහෙනම් තත්පර 10 ක කාලයක් බලාගෙන හිටියම, අඩුම තරමේ කී පාරක් රෝගියාගේ ස්වසනය අපිට දැනෙන්න ඕනෙද?
පහේ පංතියේ ගණිත ගැටළුවක් නේද? මිනිත්තුවක් කියන්නෙ තත්පර 60 යි. තත්පර 60 කට අවම වශයෙන් වාර 12 යි නම්, තත්පර 10 කට අවම වශයෙන් වාර කීයද? වාර 2 යි. ඒ කියන්නෙ මේ රෝගියා ස්වසනය කරනවා නම්, තත්පර 10 ක කාලය ඇතුළත අනිවාර්යෙන්ම වාර දෙකක් හුස්ම ගන්න ඕනෙ. එහෙනම් LLF කියන ක්රමය හරහා තත්පර 10 ක් ඇතුළත ආකාර 3 කින් අපි රෝගියාගේ ස්වසනය පරික්ෂා කරනවා. පැහැදිලියි නේද?
C - Check Circulation - රුධිර සංසරණය පරික්ෂා කරන්න
රෝගියා ස්වසනය කරනවා නම්, අපි වැඩි හොඳට එයාගෙ රුධිර සංසරණයත් පරික්ෂා කරලා බලනවා. ඒකෙන් අපිට තහවුරු කරගන්න පුළුවන් රෝගියාගෙ රුධිර සංසරණයේ ගැටළුවක් තියෙනවාද කියලා. මතකයි නේද රුධිර සංසරණය සහ ස්වසනය අතර සම්බන්ධතාව? එකක් නැවතුනොත් අනිකත් නවතිනවා. ඒ නිසා රෝගියා රෝහල්ගත කරන තුරු වරින් වර රුධිර සංසරණය පරික්ෂා කිරීම වැදගත්.
කොහොමද රුධිර සංසරණය පරික්ෂා කරන්නෙ? දැකල තියෙනවා නේද වෛද්යවරු නාඩි බලනවා? ඒ කරන්නෙ රුධිර සංසරණය පරික්ෂා කරන එක තමයි. අපිට නාඩි පරික්ෂා කරන්න පුළුවන් ස්ථාන කිහිපයක් තියෙනවා අපේ ශරීරයේ.
ඒ අතරින් මෙන්න මේ ස්ථානවල නාඩි පරික්ෂා කරන්න පුළුවන් බොහොම පහසුවෙන්ම. (ඔය සමහර තැන්වල නාඩි පරික්ෂා කරන්න යන එක නම් ඔයාගෙ නාඩි වලට එච්චර හොඳ නැති වෙයි හැබැයි )
සාමාන්යයෙන් නිරෝගී වැඩිහිටියෙකුගේ නාඩි වේගය මිනිත්තුවකට වාර 60 - 80 ත් අතර වෙනවා. රෝගියා හුස්ම ගන්නවා නම්, අපි මේ රෝගියාට සිහිය නැති වෙලා විතරයි තියෙන්නෙ කියල තීරණය කරලා, රෝගියාගේ රුධිර සංසරණය පරික්ෂා කරලා, රෝගියාව ආරක්ෂිත ඉරියව්ව කියන විශේෂ ඉරියව්වට පත් කරලා රෝහල් ගත කරනවා. ඒ අතරෙදිත් රෝගියාගේ ස්වසනය සහ හෘද ස්පන්දනය පිළිබඳ නිරන්තර අවධානයෙන් සිටීම ඉතා වැදගත්.
රෝගියා ස්වසනය නොකරයි නම්,
C - Chest Compression / CPR
රෝගියා හුස්ම ගන්නෙ නැත්තන් අපි වහාම වටපිටාවේ ඉන්න කට්ටියව දැනුවත් කරනවා "මේ ලෙඩා හුස්ම ගන්නෙ නෑ.. පුළුවන් තරම් ඉක්මනට ඉස්පිරිතාලෙට ගෙනියන්න ඕනෙ. වාහනයක් ලෑස්ති කරන්න / ඇම්බියුලන්ස් එකට කතා කරන්න" කියලා. (දැන් තේරෙනවා නේද අර ප්රතිචාර පරික්ෂා කරන වෙලාවෙ රෝගියා ප්රතිචාර දැක්වුවේ නැති වුණාම උදව් ඉල්ලලා කෑ ගැහුවෙ ඇයි කියලා? )
ඒ උපදෙස් ටික ලබා දීලා, වහාම අපි ඊළඟ අදියරට එළඹෙනවා. ස්වසනය පරික්ෂා කරන අවස්ථාවෙන් ලැබෙන ප්රතිඵලය අනුව රෝගියාට ප්රථමාධාර ලබා දෙන ක්රමවේදය අපි හඳුන්වනවා "මූලික ජීවිතාරක්ෂක ක්රමවේදය - Basic Life Support " කියලා. මතකද අපි කලින් ලිපියේ සඳහන් කළා "මූලික ජෛව සාධක" ගැන? අන්න ඒ මූලික ජෛව සාධක රෝගියාට ලැබෙන එක තහවුරු කිරීම තමයි මේ මූලික ජීවිතාරක්ෂක ක්රමවේදයෙන් අපි කරන්නෙ. තවත් සරලව කිව්වොත් රෝගියාගේ ස්වසනය සහ රුධිර සංසරණය පවත්වාගෙන යාම. රෝගියාගේ ස්වසනය සහ රුධිර සංසරණය පවත්වාගෙන යාමේ ක්රියාවලිය අපි " හෘත් පෙණහැලි ප්රති ප්රබෝදනය - Cardio Pulmonary Resuscitation " කියල හඳුන්වනවා. කෙටියෙන් CPR කියන්නෙත් මේ ක්රියාවලියටම තමයි.
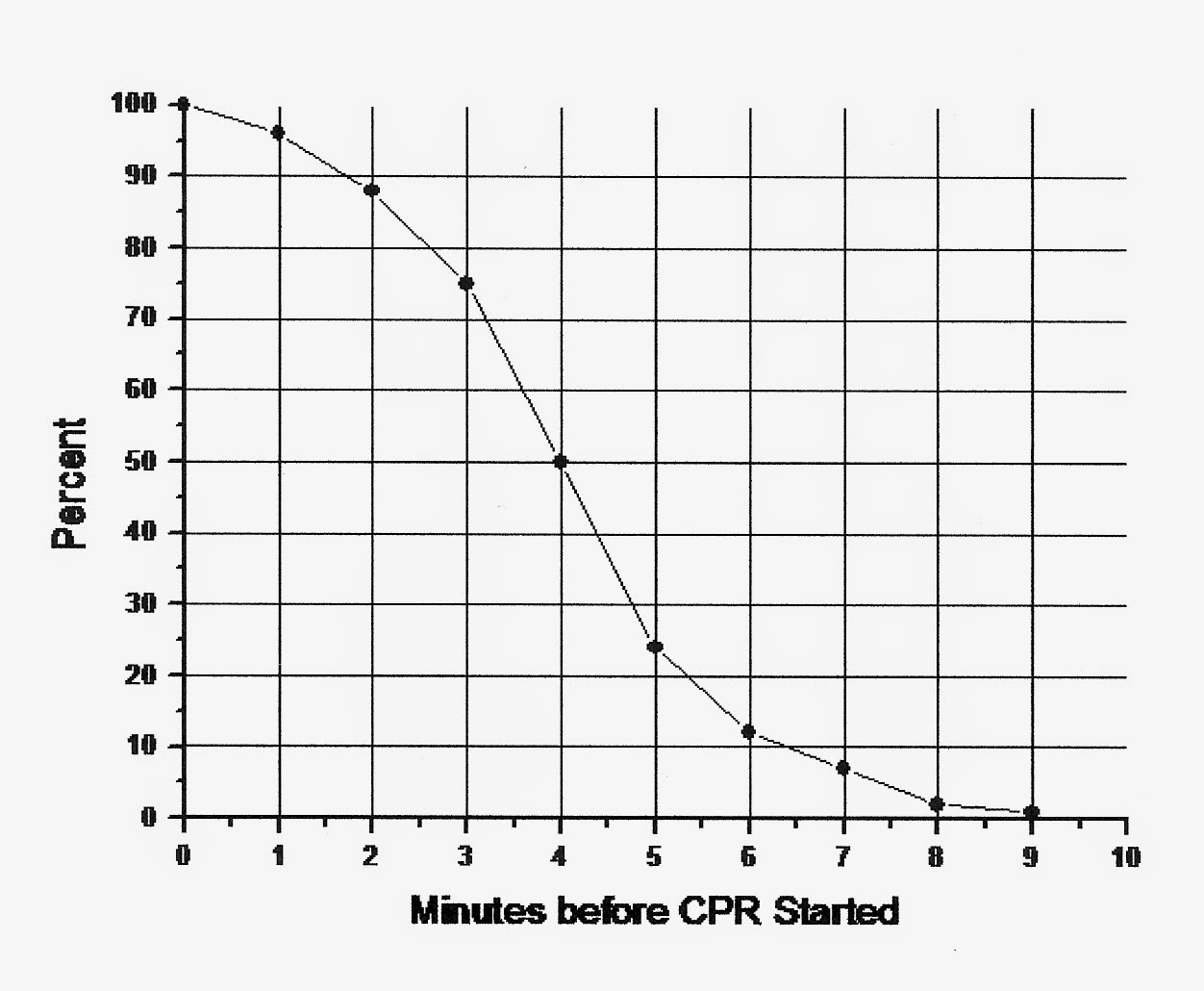
හොඳට මතක තියාගන්න, දැන් අපිට ඉන්නෙ ස්වසනය නතර වෙච්ච රෝගියෙක්. ප්රථමාධාරයේ වහාම ක්රියාත්මක විය යුතු අවස්ථා අතරින් ඉස්සෙල්ලාම කියවෙන අවස්ථාවෙ තමයි ඔබ දැන් ඉන්නෙ. ප්රථමාධාරකරුවෙක් විදිහට ඔබ ඉක්මන් වෙන තරමට, රෝගියාගේ ජීවිතය බේරා ගැනීමේ සම්භාවිතාවත් වැඩි වේවි. බලන්නකෝ මේ පහළ තියෙන රූප සටහන දිහා. මේකෙ දැක්වෙන්නෙ ස්වසනය නතර වෙලා විනාඩි 10 ක් ඇතුළත ආරම්භ කිරීමෙන් රෝගියාගේ ජීවිතය බේරා ගැනීමේ හැකියාව විචලනය වෙන ආකාරය.
ස්වසනය නතර වෙලා පළමු විනාඩියේදි 95 % ක් තරම් ඉහළ අගයක තියෙන ජීවිතය බේරා ගැනීමේ හැකියාව, විනාඩි 4ක් ගත වෙද්දි 50 % ක් දක්වා අඩු වෙනවා. විනාඩි 8ක් ගත වෙද්දි එය 3% ක් දක්වා අඩු වෙනවා. ඒ නිසාම තමයි යමෙකුගේ ස්වසනය නතර වී ගතවෙන පළමු විනාඩිය ප්රථමාධාරයේදී Golden Minute of survival කියල හඳුන්වන්නෙ. මේ රූප සටහන බලපුවම ඔබට තේරෙනව ඇති ස්වසනය ඇණ හිටි අවස්ථාවකදී වහාම ක්රියාත්මක වීම කොච්චර වැදගත් ද කියලා.
එහෙනම් ඊළඟට වහාම අපි කරන්නෙ නතර වෙලා තියෙන ස්වසනය සහ හෘද ස්පන්දනය කෘතිමව ක්රියාත්මක කරවන එක. අද අපේ මේ ලිපියට මතකයේ තබාගත යුතු කරුණු හුඟාක් ඇතුළත් වුණා. ඒ නිසා මූලික ජීවිතාරක්ෂක ක්රමවේදය ක්රියාත්මක කරන ආකාරය ගැන ඊළඟ ලිපියෙන් කතා කරන එක හොඳයි කියල අපි හිතුවා. එහෙනම් අදට සමුගන්නයි සූදානම. ඊළඟ ලිපියෙන් අපි කතා කරනවා කොහොමද මූලික ජීවිතාරක්ෂක ක්රමවේදය ක්රියාත්මක කරන්නෙ කියන මාතෘකාව සම්බන්ධයෙන්. සුපුරුදු පරිදි, ගැටළු තිබේ නම් පහළින් සඳහන් කරන්න. ඒ වගේම මේ ලිපි පෙළ ගැන ඔබේ අදහස් දැනගන්නත් අපි කැමැත්තෙන් ඉන්නවා.
සමුගන්නම් අදට, හමුවෙමු තවත් දවසක !
සමුගන්නම් අදට, හමුවෙමු තවත් දවසක !








Thank you very much.....👍
ReplyDeleteThank you ❤
ReplyDeleteBest
ReplyDelete